|
Реферат. Синдром гиперкоагуляции занимает одно из ведущих мест в развитии нефротического синдрома у детей. Методы интенсивной терапии глюкокортикостероидами и цитостатиками оказывает влияние на гемостаз. Не достаточно изучено оценка влияния пульс-терапии на тромбоцитарно-сосудистый гемостаз. Проведение такой оценки позволит выявлять и предупреждать возможные тромботические или тромбогеморрагические нарушения, которые индуцируются или усугубляются пульс-терапией. Было исследовано 60 больных с нефротическим синдромом. Они были разделены на 2 группы. В первой группе проводилась пульс-терапия метилпреднизолоном, во второй группе к нему добавлялось циклофосфан. У всех больных была исследована агрегационной функции тромбоцитов. Пульс-терапия и комбинированная пульс-терапия обладало выраженным противовоспалительным и иммуносупрессивным действием и приводило к снижению повышенных показателей тромбоцитарно-сосудистого гемостаза. Исследование показало, что интенсивная терапия мегадозами глюкокортикостероидов и циклофосфана, помимо положительного влияния на тромбоцитарно-сосудстый гемостаз, способна оказывать собственное активирующее действие на него., что является фактором риска развития тромботических осложнений в ближайшие сроки после окончания пульс-терапии. |
|
|
Синдром гиперкоагуляции занимает одно из ведущих мест в развитии нефротического синдрома (НС) и может быть начальным проявлением его у детей, а также явиться причиной смерти больных [3, 6]. Активация тромбоцитов антитромбоцитарными антителами, иммунными комплексами, биологически активными веществами с последующим развитием каскада тромбоцитарных реакций также играет важную роль в развитии нарушения микроциркуляции, микротромбирования, ишемии и повреждения тканей [1, 4]. Проводимая терапия нефротического синдрома у детей, включающая методы интенсивной терапии глюкокортикостероидами (ГКС) и цитостатиками - циклофосфаном (ЦФ), наряду с выраженным противовоспалительным и иммуносупрессивным эффектами, позволяющими добиться значительного улучшения состояния больных и улучшения их жизненного прогноза, способна оказывать влияние также и на гемостаз [7], однако характер этого влияния неоднозначен. Существуют данные, что применение ГКС приводит к усилению потребления и активации ряда факторов свертывания, снижению синтеза сосудистой стенкой простациклина, усилению адгезивно-агрегаци-онной функции тромбоцитов [9], а применение цитостатиков вызывает снижение фибринолитической активности плазмы, активности антикоагулянтов, угнетение тромбоцитопоэза, повреждение эндотелия [1, 8]. Вместе с тем, ГКС обладают мембраностабилизирующим действием, ингибируют синтез и секрецию медиаторов и индукторов воспаления, обладающих протромботическим действием [5]. В ряде работ отмечена нормализация коагуляционных тестов при лечении ГКС [2]. Циклофосфан в отделении детской нефрологии Ташкентской нефрологической больнице в период 2009-2012 года. Была отобрана группа больных с неэффективностью стандартной терапии, высокой активностью процесса для использования схем пульс-терапии с применением ГКС и иммуносупрессантов цитостатического действия. Критерии включения в исследуемые группы для проведения пульс-терапии: Наличие высокой протеинурии, полисерозита, гипоалбуминемии. Высокая фибринолитическая активность. Неэффективность стандартной терапии. Вышеуказанным критериям соответствовали 60 больных НС, контрольную группу составили 40 здоровых детей. |
также действует на клетки-медиаторы сосудистого повреждения, а его протромботическое действие подтверждено не всеми исследователями [2, 4, 9]. Таким образом, широкое применение ГКС и ЦФ, в частности, методов интенсивной терапии, в лечении нефротического синдрома у детей оказывает влияние на систему свертывания крови. Однако на сегодняшний день не достаточно изучено оценка влияния пульс-терапии на тромбоцитарно-сосудистый гемостаз. Проведение такой оценки позволит выявлять и предупреждать возможные тромботические или тромбогеморрагические нарушения, которые индуцируются или усугубляются пульс-терапией, и тем самым повысить эффективность лечения больных нефротическим синдромом. Цель исследования. Выявить особенности изменения параметров тромбоцитарно-сосудистого гемостаза у больных нефротическим синдромом, оценить динамику их изменения на фоне различных программ пульс-терапии мегадозами ГКС и ЦФ. Задачи исследования: Оценить параметры тромбоцитарно-сосудистого гемостаза у больных НС до проведения пульс-терапии мега-дозами ГКС и ЦФ и после нее. Провести сравнительный анализ влияния различных программ пульс-терапии на показатели тромбоцитарно-сосудистого гемостаза у больных с НС. Оценить риск развития побочных явлений со стороны системы первичного гемостаза у больных НС в зависимости от схемы проводимой интенсивной терапии. Материал и методы: В исследование включены 98 больных с НС, находящихся на стационарном лечение и диспансерном наблюдении Все больные, вошедшие в группы исследования, на момент поступления в клинику (перед началом интенсивной терапии) получали преднизолон в дозе 2мг/кг\сутки, а также поддерживающие дозы антигарегантов (курантил 5мг\кг\сутки). Доза антиагрегантов не изменялась в ходе пульс-терапии и в течение 10 дней после нее, в дальнейшем больным с повышенными показателями тромбоцитарно-сосу-дистого гемостаза антиагреганты назначались внутривенно. Характеристика пациентов по полу, возрасту, давности заболевания представлена в таблице 1. |

|
Среди наблюдаемых больных острое течение имело место у 10 (16%), подострое у 29 (48%), хроническое у 21 (36%) пациента. У 92% больных отмечена высокая активность НС, у 8% - умеренная степень активности. Все больные НС были разделены на 2 группы в зависимости от метода проведения пульс-терапии. В первой группе проводилась трехдневная пульс-терапия метилпреднизоло |
ном по 30 мг\кг в сутки внутривенно капельно за 35-40 минут №3, во второй группе к метилпреднизолону добавлялось 15 мг\кг циклофосфана после трехкратного проведения пульс-терапии. В обе группы было включено по 30 больных НС, сравнительная клиническая характеристика групп до начала пульс-терапии приведена в таблице 2. |

|
Методы исследования: 1. Исследование агрегационной функции тромбоцитов проводилось invitro с помощью двухканального лазерного анализатора агрегации тромбоцитов BIOLA-230LAпо методу BornG.V.R. в моди программы AGGR версии 2.20 на IBM-486 под MS-Windows-95. По кривой светопропускания проводилось исследование спонтанной агрегации тромбоцитов, а также исследование агрегации тромбоцитов с индукторами агрегации: ристоцетином, аденозин-5`-дифосфатом (АДФ), коллагеном производства SIGMA, США.
|
фикации Габбасова и соавт. (1989 г.), основаном на регистрации изменений светопропускания богатой тромбоцитами плазмы. Анализ изменения показателей осуществлялся автоматически с помощью прилагаемой коммерческой проведенного исследования можно отметить значительные исходные нарушения ряда показателей тромбоцитарно-сосудистого гемостаза у больных НС по сравнению с группой контроля. Результаты представлены в таблице 3. Прежде всего, следует отметить исходное повышение спонтанной агрегации тромбоцитов, агрегации тромбоцитов с ристоцетином. |

|
Повышение спонтанной агрегации тромбоцитов служит безусловным признаком активации первичного гемостаза. У больных НС, включенных в исследование, такое повышение встречалось в 48 (80%) случаев. Маркерами гиперкогуляции при НС у детей является повышение индуцированной агонистами агрегации тромбоцитов [6]. Одним из таких агонистов является ристоцетин, который косвенно может также отражать степень активации эндотелия, так как зависит от концентрации фактора фон Виллебранда и его активности в плазме крови.Введение в нефрологическую практику метод интенсивной терапии с массивнымы дозами глюкокортикоидов и ударных дозах циклофосфана, позволило улучшить прогноз у больных с такими ранее некурабель- |
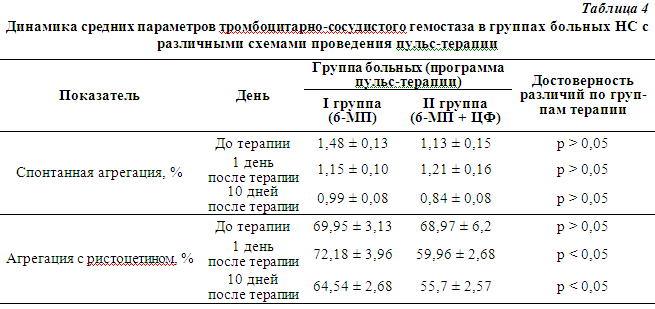
ными состояниями НС. Несомненно, что помимо выраженного влияния на воспаление и иммунные реакции организма, терапия ГКС и цитостатиками оказывает влияние на состояние свертывающей системы крови. В настоящем исследовании влияния интенсивной терапии на тромбоцитарно-сосудистый гемостаз у больных СКВ были выявлены особенности изменения изучаемых показателей в зависимости от схем проводимой пульс-терапии. Оценка состояния тромбоцитарно-сосудистого гемостаза, определение вазоактивных аминов в плазме крови проводилось на 1 и 10 дни после окончания пульс-терапии. Динамика данных показателей и сравнительная оценка их изменения в 2 группах больных представлены в таблице 4. |
|
На фоне проведенной терапии появились достоверные различия по группам больных в показателе агрегации тромбоцитов с ристоцетином в 1 и 10 день после пульс-терапии (72,18 ± 3,96% и 59,96 ± 2,68% в симостью агрегации тромбоцитов с ристоцетином от состояния эндотелия, в частности, от количества и активности синтезируемого им фактора фон Виллебранда. С учетом этого можно предположить, что более значимый эффект терапии во второй группе больных (большее снижение агрегации с ристоцетином по сравнению со снижением показателя в первой группе) связан с выраженным подавлением циклофосфаном иммунной агрессии в отношении эндотелия сосудов. Отсутствие достоверных различий в 2 группах больных по другим показателям тромбоцитарно-сосудистого гемостаза на фоне интенсивной терапии позволяют предположить сходное влияние программ пульс-терапии на первичный гемостаз. Однако помимо оценки достоверности различий показателей в двух группах больных, не менее важно оценить достоверность изменения каждого показателя под действием проводимого лечения отдельно в каждой группе, что позволит уточнить характер действия различных схем пульс-терапии на компоненты первичного гемостаза. В группе больных, получавших «классическую» трехдневную терапию метилпреднизолоном, отмечалось достоверное снижение изначально повышенной спонтанной агрегации тромбоцитов (1,48 ± 0,13%) как в 1 день после терапии (1,15 ± 0,10%, p<0,05), так и к 10 дню после нее (0,99 ± 0,08%, p<0,05), однако нормальных значений данного параметра достигнуто не было. В группе больных, получавших комбинированную терапию МП и ЦФ, динамика показателей тромбоцитарно-сосудистого гемостаза носила несколько иной характер. Постепенно достоверно улучшалась агрегация тромбоцитов с ристоцетином (59,96 ± 3,27% в 1 день после терапии и 55,7 ± 2,57% к 10 дню после нее, p<0,05). Как отмечалось выше, данный положительный эффект может реализовываться через мощное противовоспалительное влияние ЦФ на эндотелий сосудов. Однако, в отличие от I группы больных НС, после комбинированной пульс-терапии в 1 день после нее повысилась спонтанная агрегация тромбоцитов (до 1,21 ± 0,16%, p Таким образом, обе программы пульс-терапии к 10 дню после ее окончания приводили к сходным изменениям параметров тромбоцитарно-сосудистого |
1 день после пульс-терапиии 6-МП и комбинированной терапии 6-МП+ЦФ соответственно; 64,54 ± 2,68% и 55,7% ± 2,57% через 10 дней после этих 2 схем соответственно). Данные различия можно объяснить зави- гемостаза (улучшению, хотя и без достижения нормы большинством из них), что объясняется в первую очередь подавлением активности иммуновоспалительного процесса, играющего главную роль в активации системы гемокоагуляции при НС. Вместе с тем, отсутствие нормализации показателей тромбоцитарно-сосудистого гемостаза после обеих схем пульс-терапии позволяет предполагать, что помимо подавляющего действия на активность НС, и «классическая» трехдневная пульс-терапия метилпреднизолоном, и комбинированная пульс-терапия метилпреднизолоном с добавлением циклофосфана обладают некоторым собственным активирующим действием на тромбоцитарно-сосудистый гемостаз. Этот эффект не столь выражен по сравнению с положительным влиянием на активность НС, но все же может сыграть роль в повышении развития риска тромботических осложнений, которые могут возникать отсрочено, усиливая ишемию тканей и органов-мишеней. Выводы 1. Проведение трехдневной пульс-терапии метилпреднизолоном и комбинированной пульс-терапии метилпреднизолоном и циклофосфаном у больных НС характеризовалось выраженным противовоспалительным и иммуносупрессивным действием и приводило к снижению повышенных показателей тромбоцитарно-сосудистого гемостаза. 2. Интенсивная терапия НС мегадозами глюкокортикостероидов и циклофосфана в период ее проведения, помимо положительного влияния на тромбоцитарно-сосудстый гемостаз, способна оказывать собственное активирующее действие на данную систему, о чем свидетельствует достоверное снижение агрегации тромбоцитов с коллагеном в 1 день после проведения обеих схем пульс-терапии, а также тенденция к повышению спонтанной агрегации тромбоцитов после комбинированной пульс-терапии в 1 день после ее окончания. Указанный факт следует учитывать как фактор риска развития тромботических осложнений в ближайшие сроки после окончания пульс-терапии. 3. Назначение мегадоз глюкокортикостероидов и цитостатиков нуждается в динамическом контроле параметров первичного гемостаза, прежде всего спонтанной агрегации тромбоцитов в плазме, для своевременной коррекции выявленных нарушений и адекватного выбора схемы пульс-терапии. |
|
Литература 1..AbdelraheemM.B., AliEl-T.M., MohamedR.M. etal. Pattern of glomerular diseases in Sudanese children: a clinico-pathological study // Saudi J. Kidney Dis. Transpl.– 2010. - Vol.21.-N4. – P.778-783. 2. Bagga A., Naga A. Management of Steroid Resistant Nephrotic Syndrome // Indian Pediatrics. – 2009.-V. 46.-№ 35. – Р. 35-47. 3. Daskalakis N., Winn M. Focal and segmental glomerulosclerosis: varying biologic mechanisms underline a final histopathologic end point // Semin. Nephrol. - 2006.-N26. – Р. 89–94. 4. Fomina S., Pavlenko T., Englund E., Bagdasarova I. Clinical Patterns and Renal Survival of Nephrotic Syndrome in Childhood: A Single-Center Study (1980-2006) // The Open Urology and Nephrology J.- 2010.-N 3.-P. 8-15. 5. Hetal R.S. Comparison of two biopsy devices in pediatric nephrotic syndrome. // Pediatr. Nephrol.-2004.-N19.-P. 142. 6. Moghazi S. Correlation of renal histopathology with sonographic findings// Kidney International.- 2005.-Vol.67.-P. 1515-1520. 7. Noer M. S. Long Versus Standard Initial Steroid Therapy For Children With Idiopathic Nephrotic Syndrome. // Folia Medica Indonesiana.- 2005. –Vol. 41.-No.3.-P.205 – 211. 8. Thomas D.B., Franceschini N., Hogan S.L. Clinical and pathologic characteristics of focal segmental glomerulosclerosis pathologic variants. // Kidney Int.- 2006.-N69.-P. 920–926. 9. Wilmer A.W., Rovin H. B., Hebert J. C., Rao V. S., Kumor K., Hebert A. L. Management of Glomerular Proteinuria: A Commentary. // J. Am. Soc. Nephrol.- 2003.-N4.- Р.3217–3232. |
|





